ÏŲÏāęPēĄķūAAVÔÚÄIÅK―MŋŅÐūŋÖÐĩÄ°ÐÏōēßÂÔ―é―B
AAVĢĻÏŲÏāęPēĄķūĢĐŌōÆäÃâŌßÔÐÔĩÍĄĒ°ēČŦÐÔļߥĒËÞÖũ·ķúVĄĒ―MŋĖØŪÐÔĄĒéLÆÚ·ķĻąíß_ĩČĖØücĢŽŌŅąŧV·šĩÄŠÓÃÔÚÓÎïËŪÆ―ĩÄŧųŌōąíß_ĄĒŧųŌōēŲŨũšÍŧųŌōÖÎŊĄĢČŦĮōÄIēĄŧžÕßŌÄĢýīóĢŽßxņAAVÖÎŊĘĮŌōÆäÄÜōūŦĘ°ÐÏōÄIÅKž°ûĢŽpÉŲĶÆäËûÆũđŲĩÄÓ°íĄĢAAVÔÚÄIÅK―MŋĩÄ°ÐÏōēßÂÔÐčŌŠūCšÏŋž]ŅŠĮåÐÍßxņĄĒĒÓŨÓĘđÓÚÍŨĒÉä·―Ę―ĩČķāŌōËØĢŽŌÔŧŊŧųŌōÖÎŊĩÄЧÂĘšÍĖØŪÐÔĄĢ―ÓÏÂíĢŽŨÎŌŌŧÆðWÁAAVÔÚÄIÅK―MŋÖÐĩÄŠÓÃĄĢ
ÄIÅKĩÄŧųąūÐÅÏĒ
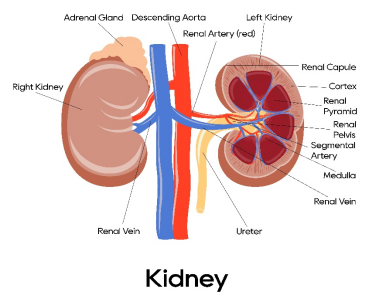
ÄIÅKĘĮČËówĩÄÖØŌŠÆũđŲĢŽūßÓÐĮåģýówČīúÖxŪaÎïž°ÄģÐĐUÎïĄĒķūÎïĢŽÕ{đËŪĄĒë―âŲ|Æ―šâž°ūSŨoËáAÆ―šâĄĒČ·ÖÃÚđĶÄÜĩČđĶÄÜĢŽąĢŨCÁËCówČhūģĩÄ·ķĻĢŽĘđÐÂęīúÖxĩÃŌÔÕýģĢßMÐÐĄĢÄIÅKžēēĄĘĮČŦĮōÐÔĩÄđŦđēÐlÉúî}ĄĢþÏĪĢŽČŦĮōÓОs8.5|ČËŧžÓÐÄIÅKžēēĄĢŽķøÖÐøÂýÐÔÄIÅKēĄŧžÕßŌŅģŽß^1|ĄĢ
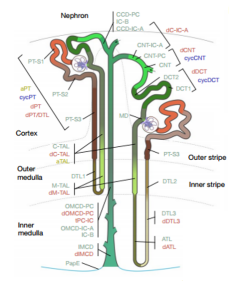
ÄIÅK―YÍësĄĒž°û·NîķāÓĄĢÍĻß^ąķāŅÐūŋČËT[1]ĩÄÅŽÁĶĢŽĀLÖÆģöÁËŨîČŦÃæĩÄČËîÄIÅK―MŋDŨVĢĻD2ĢĐĄĢß@ÄIÅK―MŋDŨV°üĀĻ51·NÖũŌŠÄIÅKž°ûîÐÍĢŽÖũŌŠž°ûîÐÍéŌÔÏÂŨ·NĢš
1. ÄIÐĄĮōČÆĪž°ûĢšģÉÄIÐĄĮōÃŦžŅŠđÜąÚĩÄŌŧēŋ·ÖĢŽ ĒÅcVß^ß^ģĖĄĢ
2. Ũãž°ûĢĻÅKÓÉÏž°ûĢĐĢšÎŧÓÚÄIÐĄĮōŧųĩŨÄĪĩÄŌŧČĢŽÅcČÆĪž°ûšÍŧųĩŨÄĪđēÍŽģÉVß^ÆÁÕÏĄĢ
3. ÄIÐĄđÜÉÏÆĪž°ûĢšļųþÄIÐĄđÜĩÄēŧÍŽēŋÎŧĢŽÉÏÆĪž°ûūßÓÐēŧÍŽĩÄÐÎBšÍđĶÄÜĢŽ ĒÅcÖØÎüĘ՚ͷÖÃÚß^ģĖĄĢ
4. žŊšÏđÜž°ûĢšØØßMŌŧē―Õ{đÄōŌšĩÄ―MģÉĄĢ
5. égŲ|ž°ûĢš°üĀĻģÉĀwūSž°ûĄĒÆ―ŧŽžĄž°ûĩČĢŽģÉÄIÅKĩÄÖ§ģÖ―YĄĢ
6. ÄIÐĄĮōÅÔÆũž°ûĢš ĒÅcÄIËØĩÄ·ÖÃÚĢŽ ĒÅcÕ{đŅŠšĄĢ
ŌŧĄĒēŧÍŽŅŠĮåÐÍĶÄIÅKĩÄĮÖČū
ŅÐūŋČËTÍĻß^ēŧÍŽĩÄ―oË·―Ę―ōŨCÁËķā·NŅŠĮåÐÍĶÄIÅKĩÄĮÖČūÄÜÁĶĢŽ―YđûąíÃũAAV9ŅŠĮåÐÍĶÓÚÄIÅKĮÖČūÄÜÁĶŨîĄĢ
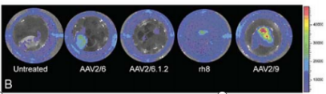
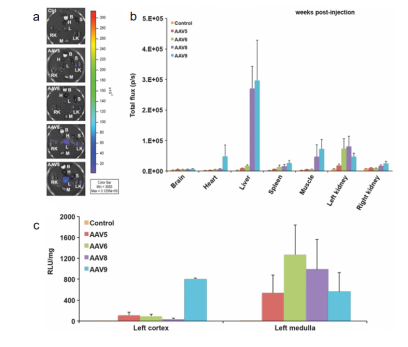
Chung D CĩČČË[2]ĢŽēÉÓÃÝÄōđÜÄæÐÐŨĒÉäĩÄŨĒÉä·―Ę―ĶąČrAAV1ĢŽrAAV2ĢŽrAAV5ĢŽrAAV6ĢŽAAV6.1.2ĢŽAAV.rh8ĢŽrAAV7ĢŽrAAV8šÍrAAV9ĶÓÚÐĄĘóÄIÅKĩÄĮÖČūЧÂĘĢŽ°lŽFrAAV8šÍrAAV9ÄÜōÓÐЧĩØļÐČūÐĄĘóÄIÐĄđÜž°ûĢĻD3ĢĐĄĢ
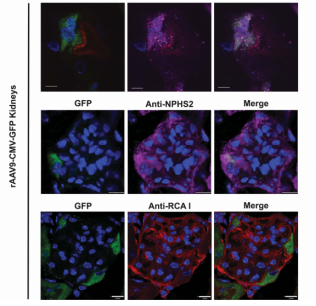
ÔÚÁíŌŧíŅÐūŋÖÐĢŽ Rocca C J ĩČČË[3]ÍĻß^ÄIėoÃ}ŨĒÉäĢŽĶąČÁËrAAV5ĢŽrAAV6ĢŽrAAV8šÍrAAV9ÔÚÐĄĘóÄIÅKÖÐĩÄąíß_ĮérĄĢō―YđûąíÃũrAAV6šÍrAAV8ÍĻß^ÄIėoÃ}ŨĒÉäÄÜōÞDČūÄIÅKĢŽĩŦÖũŌŠūÖÏÞÓÚÄIËčŲ| ^ÓōĢŽķørAAV9tÄÜōļßЧÞDČūÄIÆĪŲ|šÍËčŲ|É ^ÓōĢĻD4ĢĐĄĢđēūÛ―đï@ÎĒįR°lŽFŨĒÉärAAV9 - GFPĩÄÄIÅKÖÐ―üķËÐĄđÜšÍÄIÐĄĮōģĘGFPęÐÔĢŽÔÚÄIÐĄĮōÖÐĢŽŨãž°ûšÍÏĩÄĪž°ûÖÐūųzyĩ―GFPĢĻD5ĢĐĄĢ
ķþĄĒÄIÅKĖØŪÐÔĒÓŨÓ
ÄIÅKÖО°û―YÍësĢŽ·NîÝ^ķāĄĢÔÚŌŧÐĐŅÐūŋÖÐĢŽÄŋĩÄŧųŌōēŧÐčŌŠĖØŪÐÔąíß_ŋÉŌÔēÉÓÃCMVĒÓŨÓĢŽŌēŋÉŌÔáĶēŧÍŽĩÄÄIÅKž°ûēÉÓÃĶŠĩÄĖØŪÐÔĒÓŨÓŦ@ĩÃŨîžŅĩÄļÐČūЧđûĄĢ
ÄIÐĄđÜĖØŪÐÔĒÓŨÓ
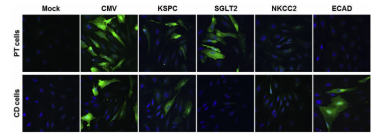
AsicoĩČČË[4]ĘđÓÃÝÄōđÜ―oËĩÄ·―Ę―ĶąČÁËCMVĢŽKSPCĢŽSGLT2ĢŽNKCC2šÍECADĒÓŨÓĢŽÔÚÐĄĘóÄIÅKÖÐĩÄĖØŪÐÔąíß_ĮérĢĻD6ĢĐĄĢ―YđûąíÃũĢš
CMVĒÓŨÓĢšŋÉŌÔÔÚ―üķËÐĄđÜ(PT)šÍžŊšÏđÜ(CD)ž°ûÖÐĖáđĐÁŌĩÄGFPąíß_ĄĢ
KSPCĒÓŨÓĢšŋÉŌÔÔÚÕûÄIÐĄđÜĢĻÄ―üķËÐĄđÜĩ―žŊšÏđÜ)ÖÐĖáđĐŧųŌōąíß_ĄĢ
SGLT2ĒÓŨÓĢšŋÉŌÔÔÚ―üķËÐĄđÜž°ûÖÐĖáđĐąíß_ĢŽĩŦēŧÄÜÔÚžŊšÏđÜž°ûÖÐąíß_ĄĢ
NKCC2ĒÓŨÓĢšÔÚ―üķËÐĄđܚ͞ŊšÏđÜž°ûÖÐĩÄąíß_ķžšÜÎĒČõĄĢ
ECADĒÓŨÓĢšHÔÚžŊšÏđÜž°ûÖÐĖáđĐąíß_ĢŽķøēŧÄÜÔÚ―üķËÐĄđÜž°ûÖÐąíß_[4]ĄĢ
Ũãž°ûĖØŪÐÔĒÓŨÓ
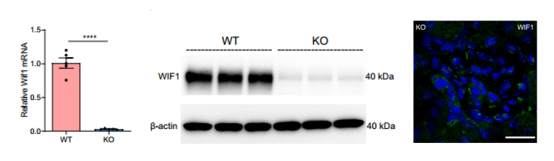
CLDN5ÔÚŨãž°ûÖÐĩÄȹʧ§ÖÂWNTŌÖÖÆĐWIF1ĩÄąíß_―ĩĩÍĢŽÄķøžĪŧîÁËWNTÐÅĖÍĻ·ĄĢß@·NWNTÐÅĖʧÕ{§ÖÂÁËŨãž°ûpûĄĒĩ°°ŨÄōšÍÐĄĘóĖĮÄōēĄÄIēĄšÍđĢŨčÐÔÄIēĄÄĢÐÍÖÐĩÄÄIÅKĀwūSŧŊĄĢŅÐūŋČËTĘđÓÃNPHS1ĖØŪÐÔĒÓŨÓēĄķūÍĻß^ÄIÔÎŧŨĒÉäĢŽÔÚŨãž°ûÖÐß^ąíß_ÁËWIF1ĢĻD7ĢĐĢŽšÍĶÕÕAAVĖĀíĩÄÍŧŨÐĄĘóÏāąČĢŽWIF1ĖĀí―MĩÄŨãž°ûpʧï@ÖøpÉŲ[5]ĄĢ
ÄIÅKÉÏÆĪž°ûĖØŪÐÔĒÓŨÓ
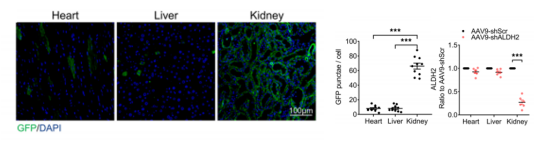
ALDH2Čą·ĶþžÓÖØÄIpûĄĢéÁËŌÖÖÆALDH2ŧųŌōÔÚRTECsÖÐĩÄąíß_ĢŽXu, TonghuiĩČČË[6]ÍĻß^ÎēėoÃ}ŨĒÉäAAV9-Ksp-GFP-shALDH2ēĄķūĢŽ°lŽFCI-AKIÐĄĘóąíŽFģöļüĀÖØĩÄÄIpûšÍÄIÐĄđÜÉÏÆĪž°ûĩōÍöĄĢŅÐūŋ°lŽFĢŽKspĒÓŨÓÐÄÅKšÍļÎÅKÖКÜÉŲąíß_ĢŽÔÚÄIÐĄđÜÉÏÆĪž°ûÖÐīóÁŋąíß_ĢĻD8ĢĐĢŽÕfÃũKspĒÓŨÓÓÐÝ^ĩÄÄIÅKÉÏÆĪž°ûĩÄĖØŪÐÔĄĢ
ČýĄĒÄIÅKēŧÍŽĩÄŨĒÉä·―Ę―
ßxņšÏßmĩÄ―oËÍū―ĘĮŧųŌōÖÎŊÖØŌŠĩÄŌōËØĄĢÄIÅKŨîģĢÓÃĩÄ―oË·―Ę―éÄIÅKŲ|ŨĒÉäĄĒÄIÓÛČŨĒÉäšÍÝÄōđÜ―oËĄĢ
ēļČéÓÎïĩÄÄIÅKÓÐß^VđĶÄÜĢŽÅÅģâīóÓÚ50KDĩÄĩ°°ŨŲ|ĢŽīËÍâĢŽÄIÐĄĮōČĩÄŨãž°ûÐÎģÉÖą―Hé10nmĩÄŠMŋpMļôÄĪĢŽũ―yĩÄAAVÝdówČŦÉí―oËëyŌÔÔÚÄIÅKß_ĩ―ŨãōĩÄąíß_ËŪÆ―ĄĢéÁËĖáļßēĄķūÝdówĶÄIÅKĩÄÞD§ĢŽģýÁËČŦÉí―oË·―Ę―ĢŽŅÐūŋČËTęĀmé_°lÁËķā·NÄIÅKūÖēŋ―oË·―·ĻĄĢéīËĢŽÐĄū RŋģÉÁËąí1ĢŽēĒĒÆäÖÐģĢÓÃĩÄŨ·NÄIÅK―oË·―·Ļūßówē―óEÁÐÔÚÏ·―ĢŽŌÔđĐīóžŌ ĒŋžĄĢ
ąí1ĢšAAVÄIÅK―oË·―·Ļ
ÄIÅKŲ|ŨĒÉäĢš
ĒŲÓÎïĘäĢšĘŨÏČĢŽĶōÓÎïßMÐÐÂéŨíĢŽēĒī_ąĢÓÎïÔÚĘÖÐgß^ģĖÖÐąĢģÖ·ķĻĄĢ
ĒÚĖęÃŦšÍÏûķūĢšÔÚÓÎïĩÄļđēŋßMÐÐĖęÃŦĢŽēĒĘđÓÃßmŪĩÄÏûķūĐĮåÆĪÄwĢŽŌÔpÉŲĘÖÐgļÐČūĩÄïLëUĄĢ
ĒÛąĐÂķÄIÅKĢšÔÚÓÎïļđēŋŨöŌŧÐĄĮÐŋÚĢŽąĐÂķģöÄIÅKĄĢ
ĒÜŨĒÉäĘäĢšĘđÓÃßmŪīóÐĄĩÄŨĒÉäáĢĻÍĻģĢé26Gŧō30GĢĐĢŽĘ䚎ÓÐËųÐčAAVĩÎķČĩÄēĄķūČÜŌšĄĢ
ĒÝŨĒÉäēŲŨũĢšĒŨĒÉäáūÂýēåČëÄIÅKŲ|ÖÐĢŽÍĻģĢÔÚÄIÆĪŲ|ĩÄķāÎŧÖÃßMÐÐŨĒÉäĢŽŌÔī_ąĢēĄķū·ÖēžūųōĄĢŨĒÉäów·ešÍĩÎķČļųþōÔOÓšÍēĄķūîÐÍķøķĻĄĢ
ĒÞÖđŅŠšÍŋpšÏĢšŨĒÉäšóĢŽĘđÓÃÖđŅŠēÄÁÏÝpÝp°īšŨĒÉäücĢŽŌÔÍÖúÖđŅŠĄĢČŧšóĢŽĒĮÐŋÚ·ÖÉÓŋpšÏĢŽžīžĄČâÓšÍÆĪÄwÓĄĢ
―ÝÄōđÜÄIÓÛÄæÐÐŨĒÉäĢš
ĒŲĶC57BL/6ÐĄĘóĢĻ4-6 ÖÜýgĢŽ15-20gĢĐßMÐÐÂéŨíĘÖÐgĢŽēĒĘđÐĄĘóģĘŅöÅPŨËÝÓÚēŲŨũÅ_ÉÏĢŧ
ĒÚÔÚÐĄĘóŨóļđēŋŨöŌŧĮÐŋÚēĒÝpÝpÆĘé_ĢŽÕŌĩ―ÝÄōđÜßhķËšÍÄIÓÃ}ēĒÓÃï@ÎĒÖđŅŠAAŨĄĢŧ
ĒÛÓÃ30GŨĒÉäáīĖÆÆÝÄōđÜĢŽĒŨĒÉäáŲNšÏÓÚđÜąÚēĒđĖķĻĩ―ÎŧĢŽĘđÓÃ6-0ŋpūŋpšÏŌÔ·ĀŌšówÐđÂĐĢŧ
ĒÜĒÄōŌšÝpÝpÎüģöĢŽĒŨĒÉäÆũĖæQéÁíŌŧšŽÓОs 50µLŌšówĢĻšŽÓÐēĄķūîwÁĢŧōPBSĢĐĩÄŨĒÉäÆũĢŽēĒūÂýĩØĒŌšówÄæÐÐŨĒČëÝÄōđÜĢŧ
ĒÝĒŨĒÉäáģ·ģöĢŽēĒÔÚŨĒÉäēŋÎŧĩÄ―üķË·ÅÖÃŌŧï@ÎĒÖđŅŠAŌÔ·ĀŌšówÐđÂĐĢŧ
ĒÞ5minšóĢŽŌÆČĨÝÄōđÜßhķËĄĒ―üķËž°ÄIÓÃ}ÉÏĩÄï@ÎĒÖđŅŠAĢŽÓÃ6-0ŋpūĒĮÐŋÚ·ÖÉÓŋpšÏĄĢ
ÄIėoÃ}ŨĒÉäĢš
ĒŲĶC57BL/6 ÐĄĘóĢĻ4-6ÖÜýgĢŽ15-20gĢĐßMÐÐÂéŨíĘÖÐgĢŽēĒĘđÐĄĘóģĘŅöÅPŨËÝÓÚēŲŨũÅ_ÉÏĢŧ
ĒÚ―oÐĄĘóŨóļđĖęÃŦĢŽÔÚÐĄĘóŨóļđēŋŨöŌŧĮÐŋÚĢŽąĐÂķŨóÄIž°ÄIĩŲĢŽēĒĒÄIėoÃ}ÄÄIĩŲÖÐÓÎëxĢŧ
ĒÛÓÃï@ÎĒÖđŅŠAAŨĄÄIėoÃ}ßhķËŌÔŨčÖđēĄķūÔŌšÁũģöÄIÅKĢŧ
ĒÜÓÃ30GŨĒÉäáīĖČëŨóÄIėoÃ}―üķËĢŽĒ50µLŌšówĢĻšŽÓÐēĄķūîwÁĢŧōPBSĢĐŨĒČëÄIėoÃ}Ģŧ
ĒÝ5minšóĢŽ°ÎģöŨĒÉäáĢŽŌÆČĨï@ÎĒÖđŅŠAēĒšÆČÖđŅŠÆŽŋĖĢŽĒĮÐŋÚ·ÖÉÓŋpšÏĄĢ
―ÄIŲ|ÄIÓÛŨĒÉäĢš
ĒŲĶC57BL/6 ÐĄĘóĢĻ4-6ÖÜýgĢŽ15-20gĢĐßMÐÐÂéŨíĘÖÐgĢŽēĒĘđÐĄĘóģĘŅöÅPŨËÝÓÚēŲŨũÅ_ÉÏĢŧ
ĒÚĶÐĄĘóŨóļđßMÐÐĖęÃŦĖĀíĢŽĮÐé_Ōŧ2cmĩÄĮÐŋÚąĐÂķŨóÄIšÍÝÄōđÜĢŽēĒĒÖÜúÆũđŲšÍÖŽ·ūÝpÝp·Öé_Ģŧ
ĒÛÓÃï@ÎĒÖđŅŠAAŨĄÝÄōđÜÉÏķÎŌÔŨčÖđēĄķūÔŌšÏÂÁũÖÁ°ōëŨĢŧ
ĒÜÓÃ30GŨĒÉäáīĖČëŨóÄIÖÐOĩÄÄIÓÛĢĻŨĒŌâŨĒÉäáî^ēŧŠīĖīĐÄIÓÛĢĐĢŽĒ50µLŌšówĢĻšŽēĄķūîwÁĢŧōPBSĢĐŨĒČëÄIÓÛĄĢ
ĒÝ5minšóŌÆČĨï@ÎĒÖđŅŠAĢŽĒĮÐŋÚ·ÖÉÓŋpšÏĄĢ
References
[1]. Lake, B.B., et al., An atlas of healthy and injured cell states and niches in the human kidney. Nature, 2023.
[2]. Chung, D.C., et al., Adeno-Associated Virus-Mediated Gene Transfer to Renal Tubule Cells via a Retrograde Ureteral Approach. Nephron Extra, 2011. 1(1): p. 217-223.
[3]. Rocca, C.J., et al., rAAV9 combined with renal vein injection is optimal for kidney-targeted gene delivery: conclusion of a comparative study. Gene Therapy, 2014. 21(6): p. 618-628.
[4]. Asico, et al., Nephron segment-specific gene expression using AAV vectors. Biochemical and Biophysical Research Communications, 2018. 497(1): p. 19-24.
[5]. Yan, J., et al., Loss of CLDN5 in podocytes deregulates WIF1 to activate WNT signaling and contributes to kidney disease. 2021.
[6]. Xu, T., et al., Aldehyde Dehydrogenase 2 Protects Against Acute Kidney Injury by Regulating Autophagy via PI3KC3/Beclin-1 Pathway. SSRN Electronic Journal, 2020.
[7]. Stephanie Schievenbusch, I.S.M.S., Combined Paracrine and Endocrine AAV9‑mediated Expression of Hepatocyte Growth Factor for the Treatment of Renal Fibrosis. Molecular Therapy, 2010.
[8]. Peng Wang, M.L.E.S., Long noncoding RNA lnc-TSI inhibits renal fibrogenesis by negatively regulating the TGF-β/Smad3 pathway. Sci. Transl. Med, 2018.
[9]. Jing, X., et al., Gene deficiency or pharmacological inhibition of PDCD4-mediated FGR signaling protects against acute kidney injury. ËWWóĢšÓĒÎÄ°æ, 2021(002): p. 000.
[10]. Yan, et al., Comparison of the transduction efficiency of tyrosine-mutant adeno-associated virus serotype vectors in kidney. Clinical & Experimental Pharmacology & Physiology, 2013.
[11]. Chen, Q.Q., et al., Neuraminidase 1 promotes renal fibrosis development in male mice. Nature Communications, 2023. 14(1).
[12]. Wei Zhou, M.C.H.L., Dihydroartemisinin suppresses renal fibrosis in mice by inhibiting DNA-methyltransferase 1 and increasing Klotho. ÖÐøËĀíWóĢšÓĒÎÄ°æ, 2022(10): p. 2609-2623.
ÄIÅKĩÄŧųąūÐÅÏĒ
ÄIÅKĘĮČËówĩÄÖØŌŠÆũđŲĢŽūßÓÐĮåģýówČīúÖxŪaÎïž°ÄģÐĐUÎïĄĒķūÎïĢŽÕ{đËŪĄĒë―âŲ|Æ―šâž°ūSŨoËáAÆ―šâĄĒČ·ÖÃÚđĶÄÜĩČđĶÄÜĢŽąĢŨCÁËCówČhūģĩÄ·ķĻĢŽĘđÐÂęīúÖxĩÃŌÔÕýģĢßMÐÐĄĢÄIÅKžēēĄĘĮČŦĮōÐÔĩÄđŦđēÐlÉúî}ĄĢþÏĪĢŽČŦĮōÓОs8.5|ČËŧžÓÐÄIÅKžēēĄĢŽķøÖÐøÂýÐÔÄIÅKēĄŧžÕßŌŅģŽß^1|ĄĢ

D1. ČËówÄIÅK―âÆĘD
ÄIÅK―YÍësĄĒž°û·NîķāÓĄĢÍĻß^ąķāŅÐūŋČËT[1]ĩÄÅŽÁĶĢŽĀLÖÆģöÁËŨîČŦÃæĩÄČËîÄIÅK―MŋDŨVĢĻD2ĢĐĄĢß@ÄIÅK―MŋDŨV°üĀĻ51·NÖũŌŠÄIÅKž°ûîÐÍĢŽÖũŌŠž°ûîÐÍéŌÔÏÂŨ·NĢš
1. ÄIÐĄĮōČÆĪž°ûĢšģÉÄIÐĄĮōÃŦžŅŠđÜąÚĩÄŌŧēŋ·ÖĢŽ ĒÅcVß^ß^ģĖĄĢ
2. Ũãž°ûĢĻÅKÓÉÏž°ûĢĐĢšÎŧÓÚÄIÐĄĮōŧųĩŨÄĪĩÄŌŧČĢŽÅcČÆĪž°ûšÍŧųĩŨÄĪđēÍŽģÉVß^ÆÁÕÏĄĢ
3. ÄIÐĄđÜÉÏÆĪž°ûĢšļųþÄIÐĄđÜĩÄēŧÍŽēŋÎŧĢŽÉÏÆĪž°ûūßÓÐēŧÍŽĩÄÐÎBšÍđĶÄÜĢŽ ĒÅcÖØÎüĘ՚ͷÖÃÚß^ģĖĄĢ
4. žŊšÏđÜž°ûĢšØØßMŌŧē―Õ{đÄōŌšĩÄ―MģÉĄĢ
5. égŲ|ž°ûĢš°üĀĻģÉĀwūSž°ûĄĒÆ―ŧŽžĄž°ûĩČĢŽģÉÄIÅKĩÄÖ§ģÖ―YĄĢ
6. ÄIÐĄĮōÅÔÆũž°ûĢš ĒÅcÄIËØĩÄ·ÖÃÚĢŽ ĒÅcÕ{đŅŠšĄĢ

D2. ÄIÅK―MŋDŨV[1]
ŌŧĄĒēŧÍŽŅŠĮåÐÍĶÄIÅKĩÄĮÖČū
ŅÐūŋČËTÍĻß^ēŧÍŽĩÄ―oË·―Ę―ōŨCÁËķā·NŅŠĮåÐÍĶÄIÅKĩÄĮÖČūÄÜÁĶĢŽ―YđûąíÃũAAV9ŅŠĮåÐÍĶÓÚÄIÅKĮÖČūÄÜÁĶŨîĄĢ
Chung D CĩČČË[2]ĢŽēÉÓÃÝÄōđÜÄæÐÐŨĒÉäĩÄŨĒÉä·―Ę―ĶąČrAAV1ĢŽrAAV2ĢŽrAAV5ĢŽrAAV6ĢŽAAV6.1.2ĢŽAAV.rh8ĢŽrAAV7ĢŽrAAV8šÍrAAV9ĶÓÚÐĄĘóÄIÅKĩÄĮÖČūЧÂĘĢŽ°lŽFrAAV8šÍrAAV9ÄÜōÓÐЧĩØļÐČūÐĄĘóÄIÐĄđÜž°ûĢĻD3ĢĐĄĢ

D3. ēŧÍŽŅŠĮåÐÍĶÄIÐĄđÜĩÄĮÖČū[2]
ÔÚÁíŌŧíŅÐūŋÖÐĢŽ Rocca C J ĩČČË[3]ÍĻß^ÄIėoÃ}ŨĒÉäĢŽĶąČÁËrAAV5ĢŽrAAV6ĢŽrAAV8šÍrAAV9ÔÚÐĄĘóÄIÅKÖÐĩÄąíß_ĮérĄĢō―YđûąíÃũrAAV6šÍrAAV8ÍĻß^ÄIėoÃ}ŨĒÉäÄÜōÞDČūÄIÅKĢŽĩŦÖũŌŠūÖÏÞÓÚÄIËčŲ| ^ÓōĢŽķørAAV9tÄÜōļßЧÞDČūÄIÆĪŲ|šÍËčŲ|É ^ÓōĢĻD4ĢĐĄĢđēūÛ―đï@ÎĒįR°lŽFŨĒÉärAAV9 - GFPĩÄÄIÅKÖÐ―üķËÐĄđÜšÍÄIÐĄĮōģĘGFPęÐÔĢŽÔÚÄIÐĄĮōÖÐĢŽŨãž°ûšÍÏĩÄĪž°ûÖÐūųzyĩ―GFPĢĻD5ĢĐĄĢ

D4. ÄIėoÃ}ŨĒÉäēŧÍŽŅŠĮåÐÍĶÄIÅKšÍÆäËûÆũđŲĩÄĮÖČū[3]

D5. AAV9ĮÖČūÄIÅKÃâŌßÉđâDÆŽ[3]
ķþĄĒÄIÅKĖØŪÐÔĒÓŨÓ
ÄIÅKÖО°û―YÍësĢŽ·NîÝ^ķāĄĢÔÚŌŧÐĐŅÐūŋÖÐĢŽÄŋĩÄŧųŌōēŧÐčŌŠĖØŪÐÔąíß_ŋÉŌÔēÉÓÃCMVĒÓŨÓĢŽŌēŋÉŌÔáĶēŧÍŽĩÄÄIÅKž°ûēÉÓÃĶŠĩÄĖØŪÐÔĒÓŨÓŦ@ĩÃŨîžŅĩÄļÐČūЧđûĄĢ
ÄIÐĄđÜĖØŪÐÔĒÓŨÓ
AsicoĩČČË[4]ĘđÓÃÝÄōđÜ―oËĩÄ·―Ę―ĶąČÁËCMVĢŽKSPCĢŽSGLT2ĢŽNKCC2šÍECADĒÓŨÓĢŽÔÚÐĄĘóÄIÅKÖÐĩÄĖØŪÐÔąíß_ĮérĢĻD6ĢĐĄĢ―YđûąíÃũĢš
CMVĒÓŨÓĢšŋÉŌÔÔÚ―üķËÐĄđÜ(PT)šÍžŊšÏđÜ(CD)ž°ûÖÐĖáđĐÁŌĩÄGFPąíß_ĄĢ
KSPCĒÓŨÓĢšŋÉŌÔÔÚÕûÄIÐĄđÜĢĻÄ―üķËÐĄđÜĩ―žŊšÏđÜ)ÖÐĖáđĐŧųŌōąíß_ĄĢ
SGLT2ĒÓŨÓĢšŋÉŌÔÔÚ―üķËÐĄđÜž°ûÖÐĖáđĐąíß_ĢŽĩŦēŧÄÜÔÚžŊšÏđÜž°ûÖÐąíß_ĄĢ
NKCC2ĒÓŨÓĢšÔÚ―üķËÐĄđܚ͞ŊšÏđÜž°ûÖÐĩÄąíß_ķžšÜÎĒČõĄĢ
ECADĒÓŨÓĢšHÔÚžŊšÏđÜž°ûÖÐĖáđĐąíß_ĢŽķøēŧÄÜÔÚ―üķËÐĄđÜž°ûÖÐąíß_[4]ĄĢ

D6. ēŧÍŽĒÓŨÓÔÚÄIÅKÖÐĩÄąíß_Įér[4]
Ũãž°ûĖØŪÐÔĒÓŨÓ
CLDN5ÔÚŨãž°ûÖÐĩÄȹʧ§ÖÂWNTŌÖÖÆĐWIF1ĩÄąíß_―ĩĩÍĢŽÄķøžĪŧîÁËWNTÐÅĖÍĻ·ĄĢß@·NWNTÐÅĖʧÕ{§ÖÂÁËŨãž°ûpûĄĒĩ°°ŨÄōšÍÐĄĘóĖĮÄōēĄÄIēĄšÍđĢŨčÐÔÄIēĄÄĢÐÍÖÐĩÄÄIÅKĀwūSŧŊĄĢŅÐūŋČËTĘđÓÃNPHS1ĖØŪÐÔĒÓŨÓēĄķūÍĻß^ÄIÔÎŧŨĒÉäĢŽÔÚŨãž°ûÖÐß^ąíß_ÁËWIF1ĢĻD7ĢĐĢŽšÍĶÕÕAAVĖĀíĩÄÍŧŨÐĄĘóÏāąČĢŽWIF1ĖĀí―MĩÄŨãž°ûpʧï@ÖøpÉŲ[5]ĄĢ

D7. rAAV9-NPHS1-WIF1ÔÚÄIÅKąíß_Įér[5]
ÄIÅKÉÏÆĪž°ûĖØŪÐÔĒÓŨÓ
ALDH2Čą·ĶþžÓÖØÄIpûĄĢéÁËŌÖÖÆALDH2ŧųŌōÔÚRTECsÖÐĩÄąíß_ĢŽXu, TonghuiĩČČË[6]ÍĻß^ÎēėoÃ}ŨĒÉäAAV9-Ksp-GFP-shALDH2ēĄķūĢŽ°lŽFCI-AKIÐĄĘóąíŽFģöļüĀÖØĩÄÄIpûšÍÄIÐĄđÜÉÏÆĪž°ûĩōÍöĄĢŅÐūŋ°lŽFĢŽKspĒÓŨÓÐÄÅKšÍļÎÅKÖКÜÉŲąíß_ĢŽÔÚÄIÐĄđÜÉÏÆĪž°ûÖÐīóÁŋąíß_ĢĻD8ĢĐĢŽÕfÃũKspĒÓŨÓÓÐÝ^ĩÄÄIÅKÉÏÆĪž°ûĩÄĖØŪÐÔĄĢ

D8. AAV9-Ksp-GFP-shALDH2ÔÚÄIÅKąíß_Įér[6]
ČýĄĒÄIÅKēŧÍŽĩÄŨĒÉä·―Ę―
ßxņšÏßmĩÄ―oËÍū―ĘĮŧųŌōÖÎŊÖØŌŠĩÄŌōËØĄĢÄIÅKŨîģĢÓÃĩÄ―oË·―Ę―éÄIÅKŲ|ŨĒÉäĄĒÄIÓÛČŨĒÉäšÍÝÄōđÜ―oËĄĢ
ēļČéÓÎïĩÄÄIÅKÓÐß^VđĶÄÜĢŽÅÅģâīóÓÚ50KDĩÄĩ°°ŨŲ|ĢŽīËÍâĢŽÄIÐĄĮōČĩÄŨãž°ûÐÎģÉÖą―Hé10nmĩÄŠMŋpMļôÄĪĢŽũ―yĩÄAAVÝdówČŦÉí―oËëyŌÔÔÚÄIÅKß_ĩ―ŨãōĩÄąíß_ËŪÆ―ĄĢéÁËĖáļßēĄķūÝdówĶÄIÅKĩÄÞD§ĢŽģýÁËČŦÉí―oË·―Ę―ĢŽŅÐūŋČËTęĀmé_°lÁËķā·NÄIÅKūÖēŋ―oË·―·ĻĄĢéīËĢŽÐĄū RŋģÉÁËąí1ĢŽēĒĒÆäÖÐģĢÓÃĩÄŨ·NÄIÅK―oË·―·Ļūßówē―óEÁÐÔÚÏ·―ĢŽŌÔđĐīóžŌ ĒŋžĄĢ
ąí1ĢšAAVÄIÅK―oË·―·Ļ
| ŨĒÉä·―Ę― | ŨĒÉäÁŋ | ŅŠĮåÐÍ | ÓÎïÄĢÐÍ |
| ÎēėoÃ}ŨĒÉä[6] | 5E11-1E12vg | AAV9 | ÐĄĘó |
| ÄIėoÃ}ŨĒÉä[3, 8] | 5E10-1E12vg | AAV9 | ÐĄĘó |
| ÄIÅKŲ|ŨĒÉä[3, 8] | 1E11vg | AAV9 | ÐĄĘó |
| ÄIÓÛČŨĒÉä[12] | 1E11vg | AAV9 | ÐĄĘó |
| ÝÄōđÜ―oË[2, 4] | 1E11vg | AAV9 | ÐĄĘó |
ĒŲÓÎïĘäĢšĘŨÏČĢŽĶōÓÎïßMÐÐÂéŨíĢŽēĒī_ąĢÓÎïÔÚĘÖÐgß^ģĖÖÐąĢģÖ·ķĻĄĢ
ĒÚĖęÃŦšÍÏûķūĢšÔÚÓÎïĩÄļđēŋßMÐÐĖęÃŦĢŽēĒĘđÓÃßmŪĩÄÏûķūĐĮåÆĪÄwĢŽŌÔpÉŲĘÖÐgļÐČūĩÄïLëUĄĢ
ĒÛąĐÂķÄIÅKĢšÔÚÓÎïļđēŋŨöŌŧÐĄĮÐŋÚĢŽąĐÂķģöÄIÅKĄĢ
ĒÜŨĒÉäĘäĢšĘđÓÃßmŪīóÐĄĩÄŨĒÉäáĢĻÍĻģĢé26Gŧō30GĢĐĢŽĘ䚎ÓÐËųÐčAAVĩÎķČĩÄēĄķūČÜŌšĄĢ
ĒÝŨĒÉäēŲŨũĢšĒŨĒÉäáūÂýēåČëÄIÅKŲ|ÖÐĢŽÍĻģĢÔÚÄIÆĪŲ|ĩÄķāÎŧÖÃßMÐÐŨĒÉäĢŽŌÔī_ąĢēĄķū·ÖēžūųōĄĢŨĒÉäów·ešÍĩÎķČļųþōÔOÓšÍēĄķūîÐÍķøķĻĄĢ
ĒÞÖđŅŠšÍŋpšÏĢšŨĒÉäšóĢŽĘđÓÃÖđŅŠēÄÁÏÝpÝp°īšŨĒÉäücĢŽŌÔÍÖúÖđŅŠĄĢČŧšóĢŽĒĮÐŋÚ·ÖÉÓŋpšÏĢŽžīžĄČâÓšÍÆĪÄwÓĄĢ
―ÝÄōđÜÄIÓÛÄæÐÐŨĒÉäĢš
ĒŲĶC57BL/6ÐĄĘóĢĻ4-6 ÖÜýgĢŽ15-20gĢĐßMÐÐÂéŨíĘÖÐgĢŽēĒĘđÐĄĘóģĘŅöÅPŨËÝÓÚēŲŨũÅ_ÉÏĢŧ
ĒÚÔÚÐĄĘóŨóļđēŋŨöŌŧĮÐŋÚēĒÝpÝpÆĘé_ĢŽÕŌĩ―ÝÄōđÜßhķËšÍÄIÓÃ}ēĒÓÃï@ÎĒÖđŅŠAAŨĄĢŧ
ĒÛÓÃ30GŨĒÉäáīĖÆÆÝÄōđÜĢŽĒŨĒÉäáŲNšÏÓÚđÜąÚēĒđĖķĻĩ―ÎŧĢŽĘđÓÃ6-0ŋpūŋpšÏŌÔ·ĀŌšówÐđÂĐĢŧ
ĒÜĒÄōŌšÝpÝpÎüģöĢŽĒŨĒÉäÆũĖæQéÁíŌŧšŽÓОs 50µLŌšówĢĻšŽÓÐēĄķūîwÁĢŧōPBSĢĐĩÄŨĒÉäÆũĢŽēĒūÂýĩØĒŌšówÄæÐÐŨĒČëÝÄōđÜĢŧ
ĒÝĒŨĒÉäáģ·ģöĢŽēĒÔÚŨĒÉäēŋÎŧĩÄ―üķË·ÅÖÃŌŧï@ÎĒÖđŅŠAŌÔ·ĀŌšówÐđÂĐĢŧ
ĒÞ5minšóĢŽŌÆČĨÝÄōđÜßhķËĄĒ―üķËž°ÄIÓÃ}ÉÏĩÄï@ÎĒÖđŅŠAĢŽÓÃ6-0ŋpūĒĮÐŋÚ·ÖÉÓŋpšÏĄĢ
ÄIėoÃ}ŨĒÉäĢš
ĒŲĶC57BL/6 ÐĄĘóĢĻ4-6ÖÜýgĢŽ15-20gĢĐßMÐÐÂéŨíĘÖÐgĢŽēĒĘđÐĄĘóģĘŅöÅPŨËÝÓÚēŲŨũÅ_ÉÏĢŧ
ĒÚ―oÐĄĘóŨóļđĖęÃŦĢŽÔÚÐĄĘóŨóļđēŋŨöŌŧĮÐŋÚĢŽąĐÂķŨóÄIž°ÄIĩŲĢŽēĒĒÄIėoÃ}ÄÄIĩŲÖÐÓÎëxĢŧ
ĒÛÓÃï@ÎĒÖđŅŠAAŨĄÄIėoÃ}ßhķËŌÔŨčÖđēĄķūÔŌšÁũģöÄIÅKĢŧ
ĒÜÓÃ30GŨĒÉäáīĖČëŨóÄIėoÃ}―üķËĢŽĒ50µLŌšówĢĻšŽÓÐēĄķūîwÁĢŧōPBSĢĐŨĒČëÄIėoÃ}Ģŧ
ĒÝ5minšóĢŽ°ÎģöŨĒÉäáĢŽŌÆČĨï@ÎĒÖđŅŠAēĒšÆČÖđŅŠÆŽŋĖĢŽĒĮÐŋÚ·ÖÉÓŋpšÏĄĢ
―ÄIŲ|ÄIÓÛŨĒÉäĢš
ĒŲĶC57BL/6 ÐĄĘóĢĻ4-6ÖÜýgĢŽ15-20gĢĐßMÐÐÂéŨíĘÖÐgĢŽēĒĘđÐĄĘóģĘŅöÅPŨËÝÓÚēŲŨũÅ_ÉÏĢŧ
ĒÚĶÐĄĘóŨóļđßMÐÐĖęÃŦĖĀíĢŽĮÐé_Ōŧ2cmĩÄĮÐŋÚąĐÂķŨóÄIšÍÝÄōđÜĢŽēĒĒÖÜúÆũđŲšÍÖŽ·ūÝpÝp·Öé_Ģŧ
ĒÛÓÃï@ÎĒÖđŅŠAAŨĄÝÄōđÜÉÏķÎŌÔŨčÖđēĄķūÔŌšÏÂÁũÖÁ°ōëŨĢŧ
ĒÜÓÃ30GŨĒÉäáīĖČëŨóÄIÖÐOĩÄÄIÓÛĢĻŨĒŌâŨĒÉäáî^ēŧŠīĖīĐÄIÓÛĢĐĢŽĒ50µLŌšówĢĻšŽēĄķūîwÁĢŧōPBSĢĐŨĒČëÄIÓÛĄĢ
ĒÝ5minšóŌÆČĨï@ÎĒÖđŅŠAĢŽĒĮÐŋÚ·ÖÉÓŋpšÏĄĢ
References
[1]. Lake, B.B., et al., An atlas of healthy and injured cell states and niches in the human kidney. Nature, 2023.
[2]. Chung, D.C., et al., Adeno-Associated Virus-Mediated Gene Transfer to Renal Tubule Cells via a Retrograde Ureteral Approach. Nephron Extra, 2011. 1(1): p. 217-223.
[3]. Rocca, C.J., et al., rAAV9 combined with renal vein injection is optimal for kidney-targeted gene delivery: conclusion of a comparative study. Gene Therapy, 2014. 21(6): p. 618-628.
[4]. Asico, et al., Nephron segment-specific gene expression using AAV vectors. Biochemical and Biophysical Research Communications, 2018. 497(1): p. 19-24.
[5]. Yan, J., et al., Loss of CLDN5 in podocytes deregulates WIF1 to activate WNT signaling and contributes to kidney disease. 2021.
[6]. Xu, T., et al., Aldehyde Dehydrogenase 2 Protects Against Acute Kidney Injury by Regulating Autophagy via PI3KC3/Beclin-1 Pathway. SSRN Electronic Journal, 2020.
[7]. Stephanie Schievenbusch, I.S.M.S., Combined Paracrine and Endocrine AAV9‑mediated Expression of Hepatocyte Growth Factor for the Treatment of Renal Fibrosis. Molecular Therapy, 2010.
[8]. Peng Wang, M.L.E.S., Long noncoding RNA lnc-TSI inhibits renal fibrogenesis by negatively regulating the TGF-β/Smad3 pathway. Sci. Transl. Med, 2018.
[9]. Jing, X., et al., Gene deficiency or pharmacological inhibition of PDCD4-mediated FGR signaling protects against acute kidney injury. ËWWóĢšÓĒÎÄ°æ, 2021(002): p. 000.
[10]. Yan, et al., Comparison of the transduction efficiency of tyrosine-mutant adeno-associated virus serotype vectors in kidney. Clinical & Experimental Pharmacology & Physiology, 2013.
[11]. Chen, Q.Q., et al., Neuraminidase 1 promotes renal fibrosis development in male mice. Nature Communications, 2023. 14(1).
[12]. Wei Zhou, M.C.H.L., Dihydroartemisinin suppresses renal fibrosis in mice by inhibiting DNA-methyltransferase 1 and increasing Klotho. ÖÐøËĀíWóĢšÓĒÎÄ°æ, 2022(10): p. 2609-2623.
- oÐčÍâēŋŨĒÉäDTĢŽDTAÐĄĘóūŦĘōÓž°ûlžþÐÔĖÞģýĩÄ―é―B
- ž°ûlžþÐÔĖÞģýÖŪ°ŨšíķūËØĘÜówĢĻDTRĢĐÐĄĘóÔÚž°ûđĶÄÜŅÐūŋÖÐĩÄŠÓÃ
- NatureÎÄŦI―âŨxĢšëpđĶÄÜŌßÃįŨôĐžžÐgŅаlÍŧÆÆŋđÔģĘßfĄ°ŨîšóŌŧđŦĀïĄą
- ÐĄĘóÄĢÐÍÔÚ―ŌĘūÆ―ŧŽžĄž°ûĶÖũÓÃ}žēēĄĩÄÆðÔīŌĀŲÐÔŌŨļÐÐÔÖÐĩÄŠÓÃ
- ĀûÓà CRISPR/Cas9 žžÐg―ĻŧųŌōĮÃģýÐĄĘóĩÄōÁũģĖ
- ÐĄĘóÄĢÐÍÔÚ―ŌĘūÃâŌßzēéücLAG3ÐÂCÖÆÖÐĩÄŠÓÃĢŽéūŦĘÖÎŊĖáđĐÐÂēßÂÔ
- ·ÖŨÓÄz&PROTACsáéT°ÐücCRBNĩÄ―é―Bž°ÆäÔÚÅRīēŅÐūŋÖÐĩÄŠÓÃ
- VŨVŋđŅŨËаÐücĢšNLRP3ŌÖÖÆĐĩÄŨũÓÃCÖÆž°ČËÔīŧŊÐĄĘóÄĢÐÍĩÄ―é―B
- ÄÏÄĢÉúÎïĒyķāÓÎïÄĢÐÍŨîÐÂŅÐūŋģÉđûÁÁÏāAACRÄęþ
- ÄÏÄĢÉúÎïŅûÄúÏāžsČA|ĩÚ17ÃōÓÎïŋÆWWÐg―ŧÁũþ
- ÄÏÄĢÉúÎïīó/ÐĄĘóōēŲŨũūÏÂÅāÓ°āĩÚķþÝóÃûÍĻÖŠ
- ÄÏÄĢÉúÎïŅûÄúÏāžsĩÚķþÃŨÔÃâËÎïž°Ŋ·ĻÕŊ
- ļßÆ·Ų|ōŨĶóļÉÏÐÂĢĄąąūĐšĢÍþÅÍĘŊŦ@ĘßMŋÚ·ĮÖÞŨĶóļ
- ŲIÖąēĨĢšÄÍËÐÐÐÔžēēĄÐĄĘóÄĢÐÍĩ―ÐÂÐÍAAVßfËÍÍŧÆÆ
- ÄÏÄĢÖvŨųîAļæĢšÕT§ķāÄÜļÉž°û(iPSC)žžÐgž°ŠÓÃĮ°ū°
- ŲIÖvŨųĢšÃâŌßÖØ―ĻÐĄĘóÔÚÄ[ÁöÃâŌßÖÎŊŅÐūŋÖÐĩÄŠÓÃ
Copyright(C) 1998-2025 ÉúÎïÆũēÄūW ëÔĢš021-64166852;13621656896 E-mailĢšinfo@bio-equip.com